כפי ש אבחון טרום-השתלה רופאים מתייחסים למחקרים גנטיים מולקולריים. נבדקים מחלות תורשתיות או חריגות בכרומוזומים של עוברים הנובעים במהלך ההזרעה המלאכותית.
מהי אבחון טרום-השתלה?

באבחון לפני ההשתלה (PID) הן בדיקות רפואיות של עוברים הנוצרים באמצעות הזרעה מלאכותית. העוברים בני כמה ימים בלבד ונבדקים לפני שהם מושתלים ברחם הנשי. בדרך זו הרופאים u. א. ניתן לאתר פגמים בכרומוזומים המהווים סיכון להפלה או לידה מתה.
לאחר מכן ההורים יכולים להחליט אם ההשתלה תתבצע ברחם או לא. אבחון טרום השתלה הוא אחד ההליכים הרפואיים השנויים במחלוקת. למרות שהשיטה נהוגה מאז שנות התשעים, היא אושרה רק בגרמניה מאז 2011.
פונקציה, השפעה ומטרות
אבחנת טרום-השתלה משמשת לחשיפת שינויים גנטיים המצביעים על מחלות קשות אצל הילד שלא נולד. האיפור הגנטי של תאי ביציות מופרות באופן מלאכותי נבדק אם יש הפרעות כרומוזומליות ומחלות תורשתיות. עם זאת, שיטת האבחון לפני הלידה מתבצעת רק בקבוצות סיכון בהן יש חשד למחלה גנטית.
זה יכול להיות המקרה, למשל, אם המחלה של הנטינגטון התרחשה מספר פעמים במשפחה. קיימת גם האפשרות שהאישה כבר עברה מספר הזרעות מלאכותיות כושלות (הפריה חוץ גופית).
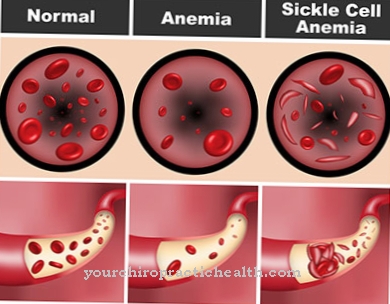
עם זאת, התוצאות של אבחון טרום ההשתלה אינן תמיד בטוחות בהחלט. במקרים נדירים, איבחון שגוי אפשרי בהחלט. כדי לאשר את האבחנה, ניתן לבצע אבחנה נוספת לפני לידה (PND) כמו דגימת villus chorionic או בדיקת מי שפיר. המחלות הגנטיות שעבורן הגיוני באבחון לפני ההשתלה כוללות בעיקר מחלת הנטינגטון, אנמיה חרמשית, סיסטיק פיברוזיס, בטא תלסמיה ותסמונת מרפן.
מחלות נוספות הן תסמונת פטאו (טריזומיה 13), תסמונת אדוארדס (טריזומיה 18), מונוזומיה 21 והדיסטרופיה השרירית מסוג דושן. בינתיים, PGD אינו מוגבל לגילוי של כ -200 מחלות תורשתיות. זה משמש גם להגברת אחוזי ההצלחה של ההזרעה המלאכותית ולבחירת המינים, אם כי זה לא בהכרח צריך להיות קשור למחלה. בנוסף, אבחנת טרום ההשתלה מזהה גם מחלות הניתנות לבדיקה כחלק מאבחון טרום לידתי, אך עבורן, ככלל, לא מתבצעת אבחנה.
האזור הנפוץ ביותר ליישום PGD הוא בדיקת אנאופלואידיה. משתמשים בו יותר ויותר אצל זוגות עקרים שכבר בגיל מתקדם וכבר עברו מספר ניסיונות לא מוצלחים של הפריה חוץ גופית או הפלות. כחלק מאבחון לפני ההשתלה, יש להפריד בין העוברים האחראים לבעיות המתרחשות. בדרך זו ניתן להגדיל את סיכויי ההצלחה בלידת ילד בריא.
במדינות מסוימות PGD משמש גם לזיהוי מה שמכונה אחים מצילים. הכוונה לעוברים שיכולים לעזור לאחים גדולים מבוגרים הסובלים ממחלה קשה על ידי תרומת דם טבורי או מח עצם. לצורך כך אבחנת טרום ההשתלה בוחרת את מאפייני הרקמה המתאימים בעקבות ההזרעה המלאכותית.
על מנת שתתבצע אבחנה טרם ההשתלה, תחילה צריך לבצע הזרעה מלאכותית. זה מוביל להיווצרותם של מספר עוברים. ההפריה של תאי הביצה הנשית עם זרע הזכר מתרחשת מחוץ לגוף. לאחר שנמצאו תאי הביצה מגוף האישה, הם מפותחים לעוברים במבחנה. כשלושה ימים לאחר ההפריה ניתן להסיר תאים או שניים ולבדוק אותם כחלק מאבחנת טרום ההשתלה, שלשמה משתמשים בטכניקות שונות.
אתה יכול למצוא את התרופות שלך כאן
➔ תרופות לכאבסיכונים, תופעות לוואי וסכנות
אבחון לפני ההשתלה נקשר תמיד לסיכונים הכרוכים בהזרעה מלאכותית. הליך עיקרי זה יכול להוביל לתופעות לוואי כמו כאב, קשיי נשימה, בחילות והפרעות בקרישת הדם.
בנוסף, יש לצפות לסיבוך, השכיח יותר בהזרעה מלאכותית בקשר עם PGD מאשר בהליכים אחרים. זהו תסמונת יתר גירוי השחלות (OHSS). זה מחולק לצורות מסלול קלות וחמורות. הצורות הקשות אף יכולות להיות קטלניות.
בעיקרון האישה מקבלת הורמונים רבים במהלך ההזרעה המלאכותית על מנת לאפשר לתאי הביציות בשחלות להתבגר. באבחון לפני ההשתלה, כמות ההורמונים חייבת להיות גבוהה אפילו יותר מאשר בהפריה של מבחנה פשוטה ללא PID. עם זאת, הדבר יוצר את הסיכון להעלמת יתר של השחלות, אשר מורגש על ידי הגדלתם החזקה. ציסטות נוצרות בתוך השחלות והבטן עולה בגודל. אצל חלק מהנשים הנגועות נוזלים יכולים להצטבר גם באזור הבטן. בנוסף, הדם עולה בעובי, מה שבתורו גורם להפרעות במחזור הדם בכליות. כתוצאה מכך קיים סכנה לאי ספיקת כליות.
אבחון טרם ההשתלה הוא הליך שנוי במחלוקת רבה ברחבי העולם מזה שנים. במהלך הדיונים עולות שאלות אתיות ופוליטיות מהותיות לגבי ערך החיים. מבקרים נוזפים ב- PGD על כך שלא קיבלו את הגיוון החברתי. בנוסף, הלחץ על הורים להביא ילדים לעולם בריא גובר. אישור אבחון לפני ההשתלה בגרמניה יפגע במערכת הערכים של חוק יסוד הזכות לכבוד. תומכי PGD, לעומת זאת, רואים בתהליך הזדמנות להציל זוגות וילדיהם ממחלות תורשתיות קשות.








.jpg)
.jpg)


.jpg)



.jpg)
.jpg)