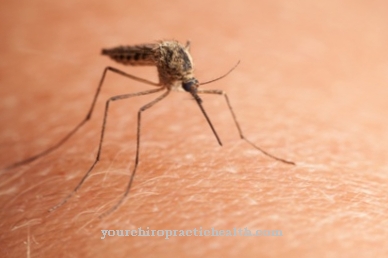
ידוע שפלסמודיה גורמת למלריה ומועברת על ידי יתוש האנופלס למארח, שם הם מתרבים טפיליים. Plasmodium vivax הוא אחד מארבעה פתוגנים מלריה. צורת המלריה הנגרמת על ידי הטפיל היא מה שמכונה מלריה טרטיאנה, הנחשבת לצורה קלה יותר של המחלה.
מהו פלסמודיום ויווקס?
פלסמודיה שייכים למעמד הספורוזואה. המערכת החדשה מקצה את הפתוגנים לזן Apicomplexa. ניתן להעביר את כל הפלסמודיה על ידי מה שמכונה יתוש אנופלס. הפרוטוזואה תואמת פתוגנים מלריה. כטפילים הם מיישבים את תאי הדם האדומים של המארח וניזונים מהמוגלובין, פיגמנט הדם האדום.
ההמוגלובין הופך להמוזואין ככל שהזיהום מתקדם. טרנספורמציה זו באה לידי ביטוי בתאי הדם המושפעים כפיגמנט חום שחור. כאשר אריתרוציטים (כדוריות דם אדומות) מתפרקות, משוחררים מוצרי השפלה רעילים. רעלים אלה גורמים להתקפות קדחתניות אופייניות למלריה.
Plasmodium vivax מתאים לאחד מכלל ארבעה אורגניזמים חד-תאיים ממשפחת Plasmodia. האורגניזם החד-תאי קשור למלריה טרטיאנה. הפתוגן מופץ בעיקר באזורים טרופיים וסובטרופיים.
בעבר, Plasmodium vivax היה נפוץ גם בגרמניה ואז היה קשור לחום ביצות. הטרטיאנה המלריה הנגרמת על ידי הפתוגן תואמת צורה שפירה למדי של מלריה, השונה במהלכה ממלריה טרופיקה ולרוב אינה מסכנת חיים.
במקום זאת, זיהומים עם Plasmodium vivax או זיהומים עם מלריה שלישונית שכיחים יחסית. ההתפשטות היא סביב 100 עד 400 מיליון מקרים חדשים בשנה.
אירוע, הפצה ונכסים
כמו כל טפילי המלריה האחרים, Plasmodium vivax מועבר דרך נשיכה של יתוש אנופלס. ויברקס פלסמודיום מופיע כטפיל מלריה בעיקר במערב האוקיאנוס השקט, אך נפוץ גם בדרום אמריקה.
מאפיין של כל הפלסמודיות הוא החלפת הרבייה המינית והלא-מינית, המכונה המושג שינוי דור. שינויי מארח מתרחשים. הראשון בשלבי ההתפתחות בזיהום אנושי הוא שלב הסכיזוגוניה. פתוגנים המלריה מגיעים לגוף המארח בצורה של מה שמכונה sporozoites. הם מתמקמים ברקמת הכבד, שם הם הופכים לסכיזונטים בהפטוציטים.
לאחר שהתפרק הסכיזונטים, הפתוגנים הם בצורת מרוזואיטים המגיעים לדם מהכבד ומתיישבים שם את תאי הדם האדומים. בתוך האריתרוציטים הפתוגנים הופכים למרוזואיטים נוספים דרך שלב סכיזונט הדם. חלק מסוים ממרוזויטים אלה אינו מגיע למצב הסיבולת של הסכיזונטים, אלא מתפתח למיקרוגמטוציטים ומקרוגמטוציטים. כאשר יתוש נוגס שוב, הגונטים האישיים הללו מועברים חזרה לחרק, שבמעיו הם מתבגרים לגמטות מלאות ונתיכים כחלק מההתרבות המינית.
זיגוטה מסתננת ואז לדופן המעי של היתוש ויוצרת ביצית. הביצית הזו מבשילה. כתוצאה מחלוקה לא מינית שכעת, עלולים להיווצר 10,000 sporozoites מהביוץ. Oocysts פרץ את sporozoites. הספורוזואיטים מועברים בחזרה לארח אנושי או בעל חיים מבלוטות הרוק של היתוש הנשי.
כמו כל Plasmodia, Plasmodium vivax עובר שלבי התפתחות שונים. בצורה של סכיזונטי כבד, הפתוגנים הם עגולים או סגלגלים בצורתם ונמדדים עד 50 מיקרומטר.
במהלך ההתרבות באורגניזם מארח, פתוגנים פלסמודיה בדרך כלל מדביקים תא בודד מספר פעמים ומולידים טרופוזויטים. בשלב זה של התפתחות, האריתתרוציטים של המארח מתנפחים. בנוסף לעלייה האופיינית בגודל, תאי הדם עוברים שינויים נוספים ורוכשים צבע אופייני, המכונה גם סטיפינג שופנר. שינוי הצבע זניח בזיהומים עם מלריה טרטיאנה. בצורות אחרות של מלריה, הברבול נראה בבירור יותר.
הטרופוזויטים ניחנים בציטופלזמה אמבהואיד. יותר מ- 15 merozoites נמצאים בכל סכיזונט דם בוגר. גמטוציטים לא בשלים של Plasmodium vivax אינם ניתנים בציטופלזמה אמבהואיד.
מחלות ומחלות
פלסמודיה של המין vivax מתוארים כמחייבים פתוגנים אנושיים וגורמים בהכרח למלריה שלישית. תקופת הדגירה היא עד שלושה שבועות לאחר עקיצת יתוש נגוע. עם כימופרופלקסיס, מתרחשות זמני דגירה של חודשים.
בתחילת הזיהום, החולים סובלים מהתקפים מחזוריים של חום עם קצב חום של שלושה ימים. יש יום נטול חום בין ימי חום. התקף חום מופעל על ידי מה שמכונה שלב הכפור, הנמשך בדרך כלל כשעה. טמפרטורת הגוף של המטופל עולה בחדות בשלב זה.
שלב החום שלאחר מכן נמשך לרוב ארבע שעות ומלווה בתחושת צריבה, בחילה, עייפות והקאות. במקרים רבים, חום גופו של המטופל עולה על 40 מעלות צלזיוס.
הזעות מתרחשות בשלב השלישי של ההדבקה. שלב אחרון זה נמשך בדרך כלל כשלוש שעות. הטמפרטורה של המטופל מנרמלת בהדרגה בשלב זה. המטופל מתאושש לאט. לאחר יום נטול חום, התקף החום הבא מתחיל. ככלל, חולים במלריה שלישונית אינם סובלים ממצבים כלליים מסכני חיים.
חיסון מונע נגד מלריה טרטיאנה עדיין לא קיים. לכן בדרך כלל לא מומלץ לנסוע לאזורי מלריה בסיכון גבוה. אם מבצעים טיול לאזורים הרלוונטיים, נדרש כימופרופלקסיס.
ניתן לשאת בתרופות נגד מלריה במקרה של זיהום, כמו כינין. כינין פועל על הסכיזונטים בדם, הורג את הפתוגנים ומייצב את האדם שנפגע. חומרים סינתטיים זמינים גם כנגד פתוגנים מלריה. אולם בינתיים הפתוגנים פיתחו חסינות כנגד התרופות הסינתטיות במובנים רבים.





.jpg)

.jpg)



.jpg)