פלסמודיום מלריה הוא טפיל השייך לסוג פלסמודיה. הפרוטוזואה היא החומר הסיבתי למחלה הזיהומית מלריה.
מה זה פלסמודיום מלריה?
Plasmodium malariae הוא אורגניזם חד-תאי המסווג כטפיל. המשמעות היא שהפלסמודיום חי על חשבון המארח. בנוסף ל- Plasmodium falciparum, Plasmodium ovale ו- Plasmodium vivax, Plasmodium malariae הוא אחד הגורמים הסיבתיים למלריה. התא היחיד גורם למלריה של קוורטנה. סוג זה של מלריה הוא יחסית שפיר ולעתים רחוקות יש תוצאה קטלנית.
מחלת המלריה תוארה לראשונה בשנת 1880 על ידי הרופא הצרפתי אלפונס לוברן. עם זאת, רק בשנת 1954 הוצג הוועדה הבין-לאומית למאגר זואולוגי את שילוב השמות הנפוץ Plasmodium malariae.
אירוע, הפצה ונכסים
בסוף מלחמת העולם השנייה התפשטה המלריה עד צפון אירופה וצפון אמריקה. כיום המחלה הזיהומית היא מחלה טרופית טיפוסית. זה מופיע בעיקר באזורים סובטרופיים וטרופיים. מלריה היא אנדמית בכל היבשות, למעט אוסטרליה. כ -200 מיליון אנשים חולים מדי שנה. 600,000 מהם מתים מהמחלה.
אזורי התפוצה העיקריים של פלסמודיום מלריה הם באפריקה, אסיה ודרום אמריקה. הפתוגן אינו נפוץ בגרמניה. עם זאת, מיובאים בכל שנה כ -500 עד 600 מקרים של מלריה. עם זאת, שיעור הזיהומים הנגרמים על ידי פלסמודיום מלריה הוא מעט פחות מעשרה אחוזים.
מרבית המומחים רואים בבני אדם כמארח המאגר היחיד לפתוגן. עם זאת, קופים נגועים עשויים לייצג גם מאגר.
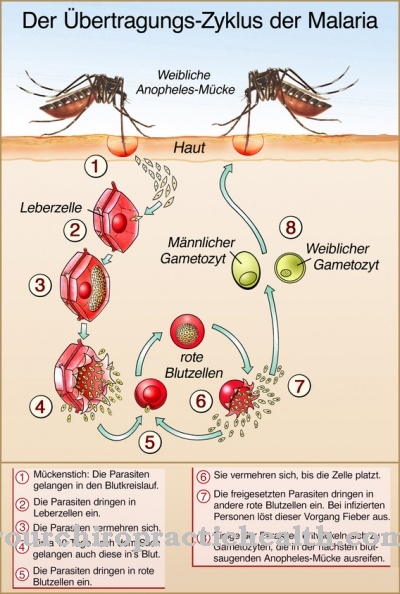
Plasmodium malariae מועבר על ידי יתוש האנופלס. בתוך היתוש, הפתוגן קיים בשלב ההתפתחות של sporozoite. אלה בקוטר של 12 מיקרומטר ונכנסים לזרם הדם האנושי דרך נגיסה מהיתוש הנגוע. משם הם נודדים לכבד ופולשים לתאי הכבד.
שם הספורוזויטים יכולים להתרבות באופן מיני. זמן הדגירה לשלב כבד זה הוא כשבועיים. סכיזונטי הכבד כביכול מייצרים מרוזואיטים רבים. אלה משתחררים ומשפיעים על כדוריות הדם האדומות. בתאי הדם הם מתרבים שוב באופן מיני. בסוף מחזור ההתרבות של 72 שעות, משוחררים טפילים חדשים רבים, הנשטפים לזרם הדם ומדביקים שוב תאי דם אדומים.
רק חלק מהפלסמודיות מתפתחות לצורות מיניות בכדוריות הדם האדומות. צורות מין אלה נקראות מיקרוגמטוציטים או מקרוגמטוציטים. הם נבלעים על ידי יתושים כאשר הם נושכים אדם נגוע וממשיכים להתפתח במעי החרק. נוצרים ספורוזויטים חדשים, הנודדים אז לבלוטת הרוק של היתוש וניתנים להעבירם משם לאדם אחר.
מחלות ומחלות
המחלה הזיהומית מלריה, המופעלת על ידי הפתוגן Plasmodium malariae, מתחילה בסימפטומים לא אופייניים כמו חום, כאבי ראש, כאבי שרירים ותחושת מחלה כללית. בשלב זה של המחלה, אבחנה שגויה של שפעת נעשית לרוב.
מכיוון שהטפילים משתחררים לדם כל 72 שעות, התקפי חום מתרחשים כל 72 שעות. צמרמורות מתפתחות בדרך כלל בשעות אחר הצהריים המאוחרות. עם הזמן החום עולה מהר מאוד לערכים מעל 40 מעלות צלזיוס. לאחר שלוש עד ארבע שעות הטמפרטורה פתאום יורדת למצב רגיל. במהלך נפילת חום זו, החולים מזיעים בשפע.
עם זאת, יש לציין כי היעדר קצב חום אינו קריטריון הרחקה לאבחון מלריה. מלריה של קוורטנה עלולה לפגוע קשה בכליות. תופעת לוואי מסוכנת זו נקראת מלריה נפרוזיס. מבחינה רפואית מדובר בתסמונת נפרוטית. זה הולך יד ביד עם חלבון סרום מופחת.
חלבוני הסרום, המכונים גם אלבומינים, מווסתים את מאזן המים בזרם הדם. אם יש מחסור באלבומינים, מים יכולים להצטבר ברקמה (בצקת) ומים יכולים לאסוף בחלל הבטן (מיימת). כדי לפצות על אובדן חלבון הסרום, רמת הכולסטרול בסרום עולה. נפרוזיס מלריה מתרחשת כסיבוך במיוחד אצל ילדים בגילאי שנתיים עד עשר שנים באפריקה הטרופית.
בניגוד לפלסמודיה האחרת, Plasmodium malariae תוקף ללא הרף את הדם. עם זאת, התפשטות טפיל מתמשכת זו כה נמוכה, עד שלעתים קרובות לא ניתן לאתר אותה באמצעות מיקרוסקופ. בשל העומס הטפילי על הדם, הישנות יכולה להופיע גם לאחר תקופה ארוכה ללא מחלות. ישנם הישנות מלריה שהתרחשו יותר מ- 50 שנה לאחר הזיהום המקורי.
היעדר הוכחות מיקרוסקופיות מהווה סיכון לרפואת עירויים באזורים האנדמיים. אפילו עם תורמים שבדקו שליליות לגבי מלריה, המלריה יכולה להיות מועברת גם אם מועבר דם טרי. לעומת זאת, קירור אספקת הדם הורג את Plasmodium malariae. בדרך כלל ניתן למנוע את הישנות המחלה בעזרת תרופות.
יש להתייחס למלריה בקוורטנה כאל אשפוז. התרופה שבחרת כאן היא כלורוקין. מכיוון שפלסמודיום מלריה אינו יוצר היפנוזאיטים בכבד, בניגוד לסוגים האחרים של מלריה, מלריה של קוורטנה אינה דורשת טיפול עוקב אחר פרימיצין.
מטיילים המבקרים באזורים אנדמיים במלריה צריכים לשקול טיפול מונע חשיפה. חדרים מוגנים נגד יתושים עם מיזוג אוויר ומסכי זבובים, שינה תחת רשתות יתושים ולבישת בגדים עם שרוולים ארוכים יכולים להפחית את הסיכון לזיהום. השימוש בדחייה כביכול הוכח גם כמועיל.


.jpg)











.jpg)

