ה ניוון myotonic סוג 1 (תסמונת Curschmann-Steinert) היא מחלה מולטי-מערכתית שעברה בירושה באופן אוטוזומלי עם הסימפטומים העיקריים של חולשת שרירים ואטימות העדשה (קטרקט). הבחנה נעשית בין שתי צורות של המחלה: צורה מולדת (מולדת), שבה מורגש הוולד בגלל חולשת שרירים ("תינוקת תקלה") וצורה בוגרת, שרק באה לידי ביטוי בעשור השני עד השלישי לחיים. ניוון ניוון מיוטוני מסוג 1 אינו ניתן לרפא, ובהתאם לחומרתו ולהתקדמותו, הוא מקצר את תוחלת החיים.
מהי ניוון שרירים מיוטוניים מסוג 1?
© peshkova - stock.adobe.com
ה ניוון myotonic סוג 1 היא אחת מהמחלות שנקראות טרינוקלוטידים. בקוד הגנטי על הזרוע הארוכה של כרומוזום 19, משוכפלים טרינוקלוטייד מה nucleobases ציטוזין, תימין וגואנין.
בעוד שמשולש בסיסי זה חוזר על עצמו 5-35 פעמים אצל אנשים בריאים, אצל אלו הסובלים מתסמינים קלים מדובר על 50-200, בצורות קשות אפילו מעל 1000 חזרות. הטרינוקלוטייד אינו מקודד ישירות לחלבון, אך הוא משפיע על הסינתזה של חלבונים אחרים. אנזים הנדרש בשרירי השלד והלב, dystrophy myotonica protein kinase (DMPK), מיוצר בצורה מופחתת בגלל הפגם הגנטי.
אך גם חלבונים אחרים מושפעים, למשל. ה- SIX5 המתבטא בעדשה או בקולטן האינסולין. לפיכך, ניוון המינוטוני סוג 1 משפיע על מערכות איברים רבות ושונות. עם שכיחות של בערך 1: 20,000, ניוון שריר myotonic סוג 1 הוא מיוטוניה השכיחה ביותר ובו בזמן ניוון שרירים נפוץ ביותר המופיע בבגרות.
מבחינת ירושה, מספר החזרות על הטרינוקלוטייד גדל מדור לדור, כך שהופעת המחלה בצאצאים היא מוקדמת יותר וחמורה יותר. הצורה המולדת עוברת תמיד בירושה מהאם. ניוון ניוון מיוטוני סוג 1 משפיע על בנים בתדירות גבוהה יותר מאשר בנות.
סיבות
בצורה מולדת התינוק מורגש מיד לאחר הלידה עם חולשת שרירים כללית, שפה עליונה מוגבהת וכשל נשימתי. בגלל בעיות הנשימה, תינוקות רבים תלויים בנשימה מלאכותית ו -25% -50% מתים במהלך 18 החודשים הראשונים לחיים.
עיכובים התפתחותיים ופיגור שכלי קשה יש לצפות בילדים ששורדים זמן רב יותר. תוחלת החיים שלהם היא בערך 30-40 שנה. אם המחלה מתפרצת רק בבגרותם, הנפגעים בדרך כלל מבחינים לראשונה בחולשת שרירים בשרירים הרחוקים מהגוף העליון, בעיקר באזור הרגליים, הצוואר והפנים. שרירי הפנים מתנוונים, וגורמים למטופל להיראות כחוש.
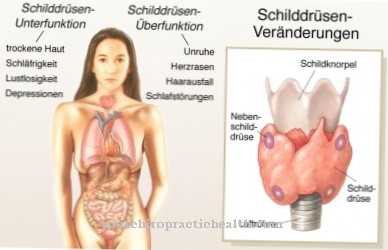
כן נגרמות הפרעות בדיבור ובליעה. חולשת השרירים מלווה בהרפיית שרירים מעוכבת, כך שקשה למי שנפגע, למשל, לשחרר תנועה מחדש. תסמינים נוספים הם אטימות של העדשות, ירידה בשמיעה באוזניים הפנימיות, צורך מוגבר בשינה, מגבלות קוגניטיביות והפחתת הסבילות לגלוקוז עד סוכרת. בגלל האיזון ההורמונלי המופרע, התרחשות התקרחות האשכים מתרחשת בדרך כלל אצל גברים, והפרעות וסת אצל נשים.
ההשפעות על שרירי הלב מסוכנות במיוחד: הפרעות קצב לב מתרחשות לעיתים קרובות, ולעיתים אף דום לב. אם חולשת השרירים מגיעה לשרירי הליבה, הפרעות נשימה ורגישות מוגברת לזיהומי ריאות הן התוצאה. ניוון מיוטוני מסוג 1 הוא תמיד פרוגרסיבי, אך חומרת התסמינים והרכבם משתנים ביותר. בממוצע, תוחלת החיים בצורה בוגרת של ניוון myotonic סוג 1 היא בערך 50-60 שנים.
תסמינים, מחלות וסימנים
המאפיין העיקרי של ניוון מיוטוני מסוג 1 הוא הרפיה מאוחרת של השרירים לאחר התכווצות שרירים. ניתן להשתמש במאפיין זה כדי להבדיל בין המחלה לבין ניוון שרירים אחרים. השרירים הרחוקים ביותר מתא המטען, כגון הפנים, הצוואר, האמה, היד, שרירי הרגל התחתונה וכף הרגל, מושפעים במיוחד. ישנם תסמינים נוספים שאינם תלויים בתלונות השרירים.
הפרעות קצב לב או אי ספיקת לב מתרחשות לעיתים קרובות. עקב מעורבות הלב, תקריות הרדמה מתרחשות לעיתים קרובות במהלך ההרדמה. קטרקט ושיער מקריח אצל גברים נצפים לרוב. רמת הטסטוסטרון נמוכה מדי, מה שלרוב מוביל לאובדן אשכים. קיים סיכון מוגבר להתפתחות סוכרת.
הדיבור והבליעה קשים עבור המטופל. בנוסף, המטופל עייף כל הזמן במהלך היום, מה שעלול להוביל להפסקות נשימה בלילה. עם זאת, דום נשימה בשינה לא תמיד קיים. הפרעות עיכול, הפרעות בכיס המרה או הפרעות שמיעה יכולות להופיע גם כתסמינים נוספים. למרות שמדובר במצב תורשתי, התסמינים אינם מופיעים אצל רבים מהמטופלים עד גיל 20.
קטרקט מאובחן לרוב כסימן הראשון למחלה. עם זאת, קיימת גם צורה של המחלה הקיימת מלידה. צורה מולדת זו של מיוטוניה שריר מאופיינת במסלול קשה במיוחד עם אי ספיקת נשימה מסכנת חיים והפרעות התפתחותיות נפשיות ופיזיות.
אבחון וקורס
אם אתה חושד ניוון myotonic סוג 1 שיטות גנטיות מולקולריות משמשות לאבחון המחלה מעל לכל ספק. אלה עוזרים לשלול אבחנות דיפרנציאליות עם תסמינים דומים, למשל mystonic dystrophy type 2. ניתן לתמוך באבחון בבדיקות אלקטרומיאוגרפיות (EMG). אצל הנפגעים ניתן למצוא דפוסי פעילות ספונטניים, בעיקר על השרירים המרוחקים מהגוף העליון. חשוב גם להיות בעלת היסטוריה משפחתית מעמיקה, גם על מנת לספק עצות נוספות למשפחה.
סיבוכים
עם מחלה זו, הנפגעים סובלים בעיקר מחולשת שרירים קשה ותסמינים המופיעים בעיניים. זה מוביל לקטרקט וסתמי העדשה, כך שמבטו של האדם הפגוע מתדרדר משמעותית. במקרה הגרוע ביותר זה יכול להוביל גם לעיוורון מוחלט.
איכות החיים מופחתת משמעותית. צעירים במיוחד יכולים לפתח תלונות או דיכאון פסיכולוגי אם יש להם בעיות ראייה פתאומיות או אם הם עיוורים. יתר על כן, בעיות לב יכולות להופיע, כך שהמטופל יכול למות ממוות לב פתאומי. זה לא נדיר כי הסובלים מסובלים מסוכרת.
חולשת השרירים מגבילה משמעותית את חיי היומיום של הנפגעים, כך שבמקרים מסוימים הם תלויים גם בעזרה של אנשים אחרים. פעילויות או ענפי ספורט מסוימים כבר לא יכולים להתבצע ללא שום כוונה נוספת. התפתחותם של ילדים מוגבלת באופן משמעותי על ידי המחלה, כך שיכולים להיווצר סיבוכים בבגרותם. לא ניתן לטפל במחלה זו באופן סיבתי.
עם זאת, ניתן להגביל ולהקל על תלונות רבות כך שחיי היומיום הופכים נסבלים עבור האדם הנוגע בדבר. ככלל, אין סיבוכים מיוחדים ותוחלת החיים של המטופל אינה מוגבלת על ידי המחלה.
מתי כדאי לך ללכת לרופא?
ביקור רופא הכרחי ברגע שהנוגע בדבר חווה ליקויים בהתמודדות עם חיי היומיום. חולשה בכוח השרירים, ירידה בביצועים גופניים ואובדן רקמות הם סימנים להפרעה בריאותית. אם ניתן לעסוק בפעילות ספורטיבית רגילה רק במידה מוגבלת או בכלל לא, יש לדון בתצפיות עם רופא. יש להתחיל בבדיקות שונות בכדי שניתן יהיה להבהיר את הסיבה ולערוך תוכנית טיפול.
עיכוב במתח שרירים מבוקר מרצון וירידה בראייה מדאיגים. אם החזון שלך מטושטש או שהעדשה מעוננת, מומלץ לבקר רופא. אי סדירות בפונקציית האחיזה הטבעית היא אות אזהרה מהגוף הדורש פעולה. יש לדון עם רופא על סיכון מוגבר לתאונות ונפילות בכדי שניתן יהיה לבצע פעולות נגד. יש לבחון מקרוב את הפרעות בקצב הלב, דפיקות לב או הפרעות שינה.
אם מתרחשים ליקויי ריכוז או קשב או אם ניתן להבחין בביצועים נפשיים מופחתים בגלל הליקוי, יש צורך בביקור רופא. אם גברים סובלים מירידה בתשוקה המינית או אם הם מפתחים ראש קירח, יש לפנות לרופא. אם ישנם גם מצבים מלחיצים או נפשיים, האדם המושפע מאוים בתוצאות. יש למנוע אותם בזמן טוב.
טיפול וטיפול
טיפול סיבתי ב- ניוון myotonic סוג 1 לא יכול. הטיפול מתמקד בהקלה בתסמינים, למשל. באמצעות טיפול כירורגי בקטרקט, התאמת תרופות להפרעות קצב לב או תמיכה טכנית בנשימה. תמיכה בפיזיותרפיה יכולה לעכב את ההתקדמות של ניוון myotonic סוג 1.
אתה יכול למצוא את התרופות שלך כאן
תרופות לחולשת שריריםתחזית ותחזית
הסיכויים להיווצרות ניוון מיוטוני מסוג 1 הם גרועים. גם תוחלת החיים וגם איכות החיים סובלים. מרבית החולים אפילו לא מגיעים לגיל 60. רבים מהם מתים מאי ספיקת לב או נכנעים לזיהומים. אמצעים טיפוליים יכולים לעתים קרובות להקל מעט על תסמיני המחלה. הפגם הגנטי עצמו אינו ניתן לריפוי בהתאם למצב המדע הנוכחי. רבים מהנפגעים מראים סימנים לדיסטרופיה מיוטונית מסוג 1 עוד לפני גיל 20. בתוך משפחות קיים סיכון מוגבר לירושה של המחלה.
הסבל מתגבר ברציפות עם ניוון myotonic סוג 1 מתקדמת ללא רחם לאורך השנים. בגלל השרירים החלשים, האנשים שנפגעים מתקשים יותר ויותר להתמודד עם חיי היומיום בלבד. אתה צריך עזרה. מערכת השלד והשרירים נעצרת. כעבור זמן לא ניתן להמשיך לעסוק במקצוע מלומד. הגישות הטיפוליות של תרופות ופיזיותרפיה מאבדות יותר ויותר את יעילותן לאורך זמן. זה לא נדיר שהירידה הפיזית של ניוון המיתוניות סוג 1 תלווה בבעיות פסיכולוגיות.
מְנִיעָה
מאז ניוון myotonic סוג 1 אם מדובר בפגם גנטי תורשתי, מניעה אינה אפשרית.
טִפּוּל עוֹקֵב
ניוון ניוון מיוטוני סוג 1 הוא תורשתי. על פי מצב המחקר הנוכחי, תרופה אינה אפשרית. המחלה מקטינה את תוחלת החיים בסביבות 50 שנה. מומלץ לבצע טיפול במעקב כדי להאט את התקדמות הניוון. מטרות נוספות של טיפול לאחר טיפול הן הקלה על התסמינים ושמירה על איכות החיים.
במהלך המעקב נבדקת סובלנות התרופות אם היא ניתנה לחולה. טיפולי מעקב קשורים בעיקר לתלונות גופניות. יש לשמור על ניידות הגפיים זמן רב ככל האפשר באמצעות תרגילים מתאימים. ליווי פסיכותרפיה יכול להיות מתאים או אפילו הכרחי.
איכות חיים לא מספקת כתוצאה מניוון ניוון יכולה להשפיע על נפשו של המטופל. הסיכון לדיכאון הוא גבוה מאוד. בעזרת פסיכותרפיה יש הזדמנות לדבר על רגשות שליליים. בשלב מתקדם יתכן ויהיה צורך בכסא גלגלים. במהלך הטיפול שלאחר מכן האדם החולה לומד להשתמש במכשיר על בסיס יומי.
ניוון מיוטוני משפיע גם על תפקוד הלב. קוצב לב נוגד את התהליך. טיפול מעקב מתבצע על ידי קרדיולוג. הוא עוקב אחר תהליך הריפוי לאחר הניתוח. השליטה תיפסק כאשר הריפוי יתנהל כמצופה.

.jpg)
.jpg)

.jpg)









.jpg)
.jpg)