בתוך ה היפרתרמיה ממאירה זהו סיבוך נדיר אך מסכן חיים של הרדמה. אם יש נטייה גנטית, היא מופעלת על ידי חומרי טריגר שונים, כולל כמה חומרי הרדמה.
מהי היפרתרמיה ממאירה?

© alfa27 - מלאי.adobe.com
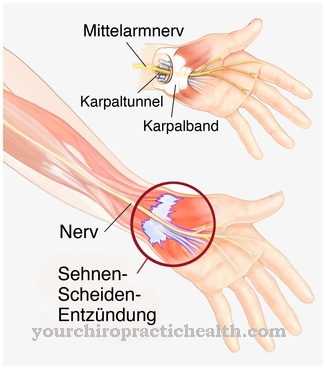
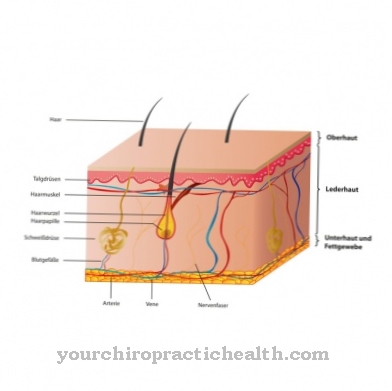
סיבה של היפרתרמיה ממאירה הוא שינוי גנטי של קולטנים בשרירי השלד. בדרך כלל, שרירי השלד מתכווצים על ידי שחרור יוני סידן מהתכנית הרקופלסמית, מאגר סידן בתאי שרירי השלד. כאשר יש להפעיל כיווץ שרירים, מועבר אות חשמלי לתא השריר דרך לוח הקצה המוטורי.
זה מוביל להפעלה של תעלת יון תלויה מתח בצינורות ה- T, כלומר בבליטות קרום תאיות מיוחדות. תעלת יון זו צמודה לתעלת סידן של תכנית הרקופלסמה. זה בתורו נקרא קולטן הריאנודין. לאחר מכן הוא ייפתח. סידן זורם כעת לתוך הציטוזול, המאפשר להתכווצות של חוטים מיוזין ופעיל של השריר. התוצאה היא התכווצות של כל השריר.
אם קיימת היפרתרמיה ממאירה, הקולטנים שהוזכרו לעיל משתנים עקב נטייה גנטית באופן כזה שמשתחררים סידן בשריר גם כאשר ניתנים חומרים להדק מסוימים, כולל תרופות נרקוטיות. עם זאת, זה הרבה יותר חזק מהרגיל. לכן סיבי השריר מופעלים בצורה מוגזמת.
סיבות
הפעלה מוגזמת זו היא קריטית ביותר, מכיוון שאחריה צריך להעביר את הסידן המשוחרר חזרה לתכנית הרקופלסמטית. בנוסף, על היסודות החוזרים אקטין והמיוזין להיפרד זה מזה שוב. הגוף זקוק ל- ATP כספק אנרגיה לשני תהליכי התחדשות אלה. בגלל האופי הלא פרופורציונאלי, תאי השריר מפתחים במהירות חוסר אנרגיה.
יוני הסידן החופשיים מגדילים מאוד את חילוף החומרים התא, מה שבתורו גורם למחזור חמצן מוגבר כמו גם לייצור מוגבר של פחמן דו חמצני וחום. בתחילה, התהליכים שהוזכרו מתרחשים באופן בלעדי בשרירי השלד, בהמשך, בגלל יכולת ההתחדשות המתדרדרת ברציפות, מתרחשות נמק והתמוטטות שרירים.
יתרה מזאת, מצטברים פחמן דו חמצני ולקטט הגורמים להחמצת יתר של הגוף. בקשר לכך, חום הגוף עולה, מה שבתורו פוגע באיברים אחרים. שרירי הלב אינם מושפעים בעיקר מהשינויים הפתולוגיים בהיפרתרמיה ממאירה, אך התהליכים הנזכרים לעיל פוגעים גם בלב במהלך התהליך, מה שעלול להוביל למוות כתוצאה מכשל במחזור הדם.
תסמינים, מחלות וסימנים
התמונה הקלינית של היפרתרמיה ממאירה מאופיינת בחוסר איזון מטבולי חמור, בעיקר בשרירי השלד. הסימפטומים האחרים שונים מאוד. בהתאם לנקודת הזמן, התמונה הקלינית מציגה את עצמה אחרת ולא כל הסימנים מופיעים תמיד. סימנים מוקדמים של היפרתרמיה ממאירה הם ריכוז מוגבר של פחמן דו חמצני באוויר הנשוף ועלייה בקצב הלב.
בנוסף יתכנו שרירים נוקשים, עווית של שריר המאסר, חוסר כללי בחמצן וחומציות עודפת של הגוף. רק מאוחר יותר עולה העלייה המשמעותית בטמפרטורת הגוף. לבסוף יתכנו הפרעות קצב, ירידה בלחץ הדם, פירוק שרירים ושחרור מוגבר של אשלגן. חשוב לשים לב לסימנים המוקדמים, שכן היפרתרמיה ממאירה מביאה למוות אם לא ננקטים אמצעי נגד.
אבחון ומסלול של מחלה
מכיוון שהתפתחות של היפרתרמיה ממאירה מסכנת חיים באופן חריף, יש לבצע את האבחנה כמה שיותר מוקדם ולבצע טיפול יעיל באופן מיידי. בכל מקרה, להפסקת אספקת החומרים המפעילים יש עדיפות. חומרי הרדמה בשאיפה מופסקים וממשיכים בהרדמה בתרופות תוך ורידיות. בדרך כלל, לאלה אין השפעה מעוררת על היפרתרמיה ממאירה.
סיבוכים
ככלל, מחלה זו מובילה למצב מסכן חיים שיש לטפל בו מייד על ידי רופא. מכיוון שתלונה זו מתרחשת בדרך כלל ישירות בזמן הרדמה, ניתן לאבחן אותה מייד ולבסוף לטפל בה על ידי רופא. הנפגעים סובלים מקצב לב מוגבר וגם מריכוז מוגבר של דו תחמוצת הפחמן באוויר שהם נושמים.
קשיחות שרירים מופיעה גם וחולים סובלים ממחסור בחמצן. אספקת החמצן הבלתי מספקת לאיברים יכולה להוביל לפגיעה קשה באיברים הפנימיים, שלרוב הם בלתי הפיכים ואינם ניתנים לטיפול עוד. בתרחיש הגרוע ביותר, החולה ימות אם התלונה לא תטופל מייד. זה מוביל לבעיות לב ובסופו של דבר מוות לב.
תלונה זו מטופלת בעזרת תרופות. זה מקל על הסימפטומים ומייצב את זרימת הדם. ברוב המקרים, סיבוכים מתעוררים רק אם לא מתחילים טיפול מוקדם. עם טיפול מוצלח, אין ירידה בתוחלת החיים.
מתי כדאי לך ללכת לרופא?
היפרתרמיה ממאירה היא סיבוך של הרדמה. לכן זו אינה מחלה שתסמיניה מופיעים בחיי היומיום וכך מספקים אינדיקציות לצורך בטיפול. מכיוון שהמטופל כבר נמצא תחת השגחה רפואית במהלך ההרדמה, אין צורך בפעולה מצד האדם הנוגע בדבר.
בנוסף, בשלב זה המטופל הוצב במצב של חוסר הכרה. לכן לא ניתן להצביע על תלונות או אי סדרים קיימים במערכת העצבים האוטונומית. השינויים המתרחשים בתוך האורגניזם מבחינים על ידי צוות בית החולים ומועברים מייד לרופא המטפל.
התייעצות עם רופא היא הכרחית ברגע שאובחן קרוב משפחה בדם עם היפרתרמיה ממאירה במשפחה. יש לערוך בדיקות ובדיקות מיוחדות בצאצאים כדי לקבוע אם המחלה עוברת בירושה. לפני הליך כירורגי, אלו הסובלים מנטייה גנטית קיימת צריכים להתייעץ עם הרופא המטפל. יש ליידע אותו בפירוט אודות האירועים במשפחה ויש להציג תוצאות בדיקות קיימות.
טיפול וטיפול
טיפול תרופתי ספציפי אפשרי באמצעות החומר הפעיל dantrolene. זהו חומר הניתן דרך הווריד ומעכב את שחרור הסידן מתכנית הרקופלסמה. כך מטפלים בסיבתי בהיפרתרמיה ממאירה. עם זאת, יחד עם זאת יש גם טיפול סימפטומטי.
זה כולל ייצוב של מחזור הדם, איזון חומציות הגוף, אספקת אלקטרוליטים, ואם קיים, טיפול בהפרעות קצב לב. היפרתרמיה, כלומר עלייה בטמפרטורת הגוף, היא סימפטום מאוחר. מסיבה זו, קירור פעיל של הגוף נחוץ רק בתהליך נוסף. ניטור מחזור הדם צריך להיעשות בכל עת באמצעות רישום לחץ דם פולשני באמצעות צנתר עורקי. לאחר שהמטופל התייצב, חיוני שהוא נמצא תחת פיקוח ביחידה לטיפול נמרץ במשך זמן מה.
אתה יכול למצוא את התרופות שלך כאן
➔ תרופות לכאבתחזית ותחזית
אם לא מטופלים, היפרתרמיה ממאירה מובילה למוות בטרם עת. תלונות שונות מתרחשות במקביל, כך שבנוסף להפרעות חמורות בפעילות האורגנית ניתן לצפות גם בחוסר חמצן חריף. מסיבה זו על האדם הנוגע בדבר לקבל טיפול רפואי בהקדם האפשרי. אם ישנם עיכובים או אין טיפול רפואי אינטנסיבי, סיכויי ההישרדות הם קלושים ביותר.
הפרוגנוזה משתפרת כאשר מייצבים את זרימת הדם באופן מיידי. יש לפקח על לחץ הדם והדבר הנוגע בדבר זקוק לאספקת אלקטרוליטים. אם יש מחלות אחרות במערכת קצב הלב, הפרוגנוזה מחמירה. המחלות יכולות לגרום לסיבוכים משמעותיים וגם לגרום למוות של המטופל. אם ניתן למנוע את סכנת החיים, האדם שנפגע עדיין צריך להיות מאושפז למשך זמן מה. יש לבדוק מדי יום את מצבו הבריאותי במשך מספר שבועות, כך שניתן לתעד אי סדרים או שינויים.
במקרים מסוימים, יש צורך בטיפולי המשך כדי שהאורגניזם יסופק כראוי. אף על פי כן, אלה שנפגעו משרדו במצב חירום זה בדרך כלל יכולים להשתחרר מהטיפול לאחר מספר חודשים ללא תסמינים. זה נכון במיוחד אם אין מחלות אחרות. אחרת, הפרוגנוזה מחמירה ועל המטופל להיות במעקב רפואי בטווח הארוך.
מְנִיעָה
ננקטים כיום צעדים שונים למניעת התפתחות של היפרתרמיה ממאירה. בכל הרדמה מתוכננת, התרחשות אפשרית של היפרתרמיה ממאירה במשפחת המטופל נשאלת בדיון מקדים. אם יש חשד לנטייה מקבילה, בדיקות נוספות מבוצעות לפחות לפני ההתערבויות המתוכננות.
שתי שיטות בדיקה חשובות נמצאות בקדמת הבמה: מבחן התכווצות חוץ גופית ואבחון גנטי מולקולרי. בבדיקת התכווצות חוץ גופית נלקחת ביופסיה של שרירים, שנחשפת אז לחומרים המופעלים קפאין והלותן. אם יש למטופלים נטייה מקבילה, המדגם שנלקח יתכווץ כתוצאה מכך. בדיקה זו היא תקן הזהב באבחון היפרתרמיה ממאירה.
באבחון גנטי מולקולרי נלקחת דגימת דם מהמטופל ונבדקת לצורך שינויים גנטיים אופייניים. שיטה זו פחות מורכבת מבדיקת התכווצות חוץ גופית. עם זאת, זה גם לא מדויק. לסיכום, ניתן לומר כי ערנות הצוות המטפל ובדיקה מוקדמת של נטייה הם האפשרויות הטובות ביותר למניעת היפרתרמיה ממאירה.
טִפּוּל עוֹקֵב
היפרתרמיה ממאירה היא מצב מסכן חיים שיש לטפל בו מייד על ידי רופא. אספקת החמצן לא מספקת יכולה להוביל לפגיעה קשה באיברים הפנימיים. ככלל, לא ניתן לתקן את הנזק. אם הסיבוך אינו מטופל מייד, האדם הנפגע בדרך כלל מת מהר מההשלכות.
הטיפול לאחר הטיפול מתמקד בהחזרת החולה בעדינות לחיים רגילים. בנוסף לבדיקות רפואיות, שיש לבצע באופן קבוע, לעיתים מועיל לקחת חלק בשיחות בונות עם יקיריהם בסביבה הקרובה. באופן זה ניתן להפחית מעט את הנטל הנפשי וניתן לקדם טיפול בביטחון עצמי בחוויה. אם הרופא המטפל נותן אישור, המטופל יכול לעבור את חיי היומיום שוב באופן עצמאי.
אתה יכול לעשות זאת בעצמך
במקרה של התפרצות חריפה של היפרתרמיה ממאירה (MH) כתוצאה מהרדמה, יש לטפל בחולה בטיפול נמרץ כדי למנוע תוצאה קטלנית. במצב זה אין אפשרות לתרופות עצמית או לעזרה עצמית.
עם זאת, יש למטופל אפשרות למלא תפקיד מונע במניעת משבר חריף. מכיוון שמדובר בנטייה גנטית, החולה מחויב להודיע לרופא המרדים מראש על ניתוח אם כבר התרחש מקרה של MH במשפחה. הרופא צריך להיות מודע גם למחלות שרירים כלשהן. MH יכול להתפתח בהקשר של myopathies שונים כגון myopathy core מרכזי, myopathy multiminicore, שיתוק היפוקלמי תקופתי או מחלות שרירים אחרות. על המטופל לדווח גם לרופא על תסמינים חריגים כמו שיתוק שרירים, חולשת שרירים או נוקשות שרירים תכופות בדיון באנמנזיס לפני הרדמה הכרחית. זה כולל גם מכת חום שאולי סבלת במהלך האימון.
לאנשים שכבר נבדקו רצוי להציג את תוצאות הבדיקה של מעבדת MH, ואם אפשר, תעודת זהות של MH. מבחן ההתכווצות חוץ גופית (IVKT) הוא שיטת הבדיקה הבטוחה ביותר. לפני ביצוע הבדיקה, חיוני שהמטופל יצור קשר עם מרכז הבדיקה בכתב או בטלפון כדי להבהיר אילו מסמכים ותוצאות הבדיקה חייבים להגיש. מכיוון שניתן לבדוק את דגימת השריר רק כשהיא חיה ורעננה, על המטופל לקבוע פגישה באתר לאחר הגשת כל המסמכים הדרושים.