תחת הַפשָׁטָה רופא הוורידים מבין את הסרת הניתוח של דליות באמצעות בדיקה מיוחדת. הוורידים החולים נשלפים מהאזור הפגוע בזמן הפשטה. אחד הסיכונים בהליך הוא, בעיקר, גודש לימפה בגלל כלי לימפה פצועים.
מה החשפנות?

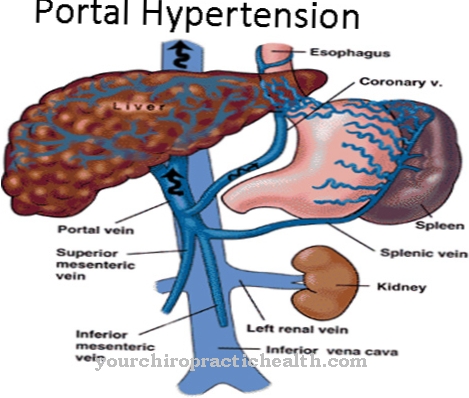
הפשטה היא פעולה להסרת דליות. הנוהל נקרא גם הפשטת ורידים ידוע. ניתוח זה הנו הטיפול הרגיל לטיפול בחולים עם דליות. דליות הן ורידים מוגדלים, מוגדלים. בדרך כלל הוורידים של הרגליים וגזעיהם העיקריים מושפעים מהתופעה. כ- 30 אחוז מכלל האנשים סובלים מדליות ובכך יש סיכון מוגבר לפקקת והפרעות במחזור הדם.
הפרעות במחזור הדם עלולות לפגוע ברגל כולה לאורך זמן. הסרת דליות היא לרוב חיונית בגלל הסיכונים הללו. מעל הכל, דליות ב תא המטען מוסרות על ידי הפשטה כירורגית. כל הוורידים המוגדלים והמשוננים נלקחים מהמערכת הוורידית השטחית. הפשטות שימשו מאז תחילת המאה העשרים. אולם בינתיים ישנן אפשרויות פולשניות מינימלית להסרת דליות. דוגמה לשיטה כזו היא שיטת צ'יבה.
פונקציה, אפקט ומטרות
הפשטה משחררת חולים עם דליות מוורידים מוגדלים. על מנת לקבוע שיטת טיפול לדליות, המטופל נבדק תחילה ביסודיות על ידי מומחה הוורידים. בדיקה זו כוללת בעיקר נהלי אולטרה סאונד ובדיקות תפקוד ורידי. חולים שעורקי הרגליים הפנימיות שלהם מושפעות מהפרעות תפקודיות אינם מתאימים להפשטה.
הדבר נכון גם לחולים שלדליות שלהם יש גורם טרומבוטי. בדרך כלל לא מומלץ לבצע הפשטה אפילו במקרה של מחלות כלליות חמורות יותר. אצל נשים במהלך ההיריון, בדרך כלל הדחייה נדחית על מנת לשלול כל סיכונים. אם ההחלטה על הפשטה התקבלה במקרה של דליות, המטופל ממוקם תחת הרדמה כללית, הרדמה חלקית או הרדמה מקומית. באיזו צורת הרדמה משתמשים והאם נדרש אשפוז תלוי במצבו הנפשי של המטופל ובחומרת הממצאים.
בהתאם למיקום דליות, המנתח מבצע חתך באורך של חמישה סנטימטרים במפשעה או בשקע הברך לאחר ההרדמה. חתך זה משמש כגישה למערכת הוורידית. באמצעות הגישה, הרופא ממקם את המפגש של הווריד המסורק לווריד העמוק. מפגש זה נמנע. נמנעת גם חדירת כלי דם קטנים יותר לאזור הפגוע. לאחר מכן מכניס הרופא בדיקה מיוחדת דרך החתך, המתאים לחוט דק. החוט הדק הזה נדחף דרך הגישה לאזור החולה. חתך שני מאפשר לחוט לצאת שוב. הווריד הנגוע מחובר לגשש. רק אז מתרחשת הפשטה בפועל. הווריד הקבוע נשלף למטה מהרגל.
לאחר מכן מסירים ענפי צד קטנים יותר עם שינויים פתולוגיים בעזרת תפרים מעור זעירים. לאחר הפשטה, הרופא סוגר את הגישה. בדרך כלל הוא משתמש בחוט הממיס את עצמו הנתפר מתחת לעור. לאחר הפשטה, החולה לובש גזעי דחיסה במשך שלושה עד שישה שבועות כדי למנוע פקקת. לרוב יש גם טיפול נוגד קרישה בהפרין, הנמשך מספר ימים.
דליות עשויות להתפתח שוב לאחר הפשטה. על פי מחקרים, שיעור ההישנות קשור למקצועיותו של המנתח. דליות חוזרות, למשל, נובעות לרוב בגלל וריד תא מטען שלא הושלם כליל.
סיכונים, תופעות לוואי וסכנות
הפשטה מותירה צלקות גלויות כמתחתק חתך בגודל שני אינץ 'לצורך הפעולה. החתך נעשה באזורים נפרדים, אך הצלקות הקבועות עדיין מובילות לרוב לחולים להעדיף טיפולים פולשניים באופן מינימלי עבור דליות. נהלים כמו שיטת צ'יבה טובים בהרבה מאשר הפשטה מבחינת צלקות.
כמו כל ניתוח אחר, הפשטה קשורה לסיכונים כמו הפרעות ריפוי פצעים, זיהומים או חבורות וההתקשות הנלווית. בנוסף לסיכונים הכירורגיים וההרדמים הקונבנציונליים, הפשטה גורמת גם לסיכונים כמו פגיעות לימפה או עצבים. אם כלי הלימפה באזור הפגוע נפגעים, נוזל הלימפה יכול, למשל, להיחסם. הרגל מתנפחת כתוצאה וייתכן שיהיה צורך לנקז את הנוזל. אם לעומת זאת העצבים נפגעים במהלך הניתוח, עלולות להופיע הפרעות תחושתיות באזור הפגוע.
קהות קלה מתרחשת לעתים קרובות, אך לרוב היא נפתרת. בסך הכל מעריכים כי הסיכון לסיבוכים מניתוח זה נמוך ביותר. כאב קל עשוי להופיע לאחר הניתוח. פרט לתופעה תופעות לוואי הן נדירות ביותר, מכיוון שהניתוח הוא כעת הליך סטנדרטי. הסיכון להיווצרות קרישי דם בקטעי הווריד המתאים נשמר, למשל, באמצעות פרוצדורות כמו טיפול בדחיסה.
אי לבישת גרבי הדחיסה יכולה, עם זאת, להיות בעלת השלכות חמורות ולקדם פקקת. מכיוון שבדרך כלל משתמשים בתפרים הממיסים את עצמם כדי לסגור את החתכים במהלך הפשטה, לרוב המטופל אינו צריך להוציא תפרים כלשהם לאחר הניתוח. אף על פי כן, קיימים פגישות מעקב לבדיקת ריפוי הפצע.













.jpg)
.jpg)