בשעה א כשל נשימתי יש אוורור מופחת של הגזים עקב הפרעה בנשימה החיצונית. הנפגעים סובלים מקוצר נשימה, שיעול וביצועים ירודים.
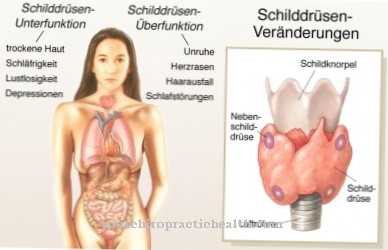
מהו אי ספיקת נשימה?

© מורפרט - stock.adobe.com
ה כשל נשימתי ידוע גם בשם כשל נשימתי יָעוּדִי. חילופי הגזים בריאות מופרעים. זה מוביל לערכי גז הדם ששונו בצורה לא תקינה. ניתן להבחין בין אי ספיקה חריפה וכרונית. הסימפטומים של אי ספיקה חריפה דומים לאלה של אי ספיקה כרונית. עם זאת, הם נכנסים הרבה יותר לפתע ולכן קשורים לעיתים קרובות לתגובת פאניקה קשה.
בנוסף, ניתן לחלק את אי הספיגות לחוסר אי ספיקות חלקי ועולמי בהתאם למידתם. אי ספיקת נשימה אינן מחלות עצמאיות, אלא קומפלקס של תסמינים הנגרמים על ידי מחלות שונות אחרות. לפיכך מטפלים באי-ספיקה תמיד על ידי טיפול במחלה הבסיסית. עם זאת, מתן חמצן יכול לשפר את הסימפטומים.
סיבות
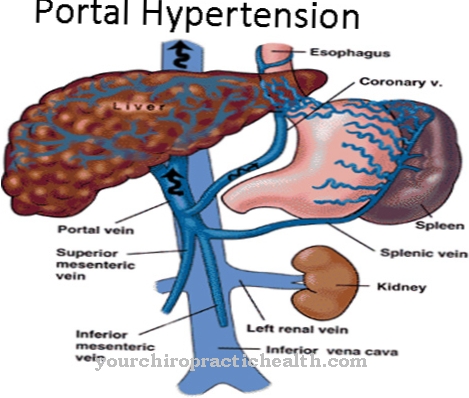
הגורמים לאי ספיקת נשימה הם הפרעות אוורור חסימתי ומגביל של הריאות. במקרה של הפרעות אוורור מגבילות, הריאות כבר לא ניתנות להרחבה מספקת, דבר זה יכול לחול גם על החזה. זה מוביל לירידה בנפח הריאות. בפרט, הקיבולת החיונית, כושר השיא הפונקציונלי ונפח השאריות מוגבלים. הפרעות אוורור מגבילות יכולות להתרחש כאשר מעוות החזה.
הגורמים השכיחים ביותר לעיוות כזה בחזה הם טראומה או עקמת. אוורור מופחת של האלביונים במקרה של דלקת ריאות יכול גם להוביל להפרעות אוורור מגבילות. הדבקים בחזה (למשל טבעות בצוואר), בצקת ריאות או מחלות עצביות יכולות גם להפחית את גמישות הריאות והחזה.
במקרה של הפרעת אוורור חסימתי, מוגברת עמידות הזרימה בדרכי הנשימה. זה מגביר את עמידות דרכי הנשימה, יכולת שיורית פונקציונאלית ונפח שיורי. הזקיקים אינם מאווררים באופן שווה, כך שהריאות מתנפחות יתר על המידה בטווח הארוך. בנוסף, מערכת הריאות והסימפונות כולה נפגעת מכנית.
בטווח הארוך זה מפחית את היכולת החיונית של הריאות. הפרעת אוורור חסימתי קשורה לאסטמה של הסימפונות, סיסטיק פיברוזיס, אמפיזמה או מחלת ריאות חסימתית כרונית (COPD). אי ספיקת נשימה חריפה נגרמת לרוב כתוצאה מדלקת ריאות, שאיפה של מים או גופים זרים או מפגיעות בריאות ובחזה.
שיבוש במרכז הנשימה במוח יכול להוביל גם לאי ספיקת נשימה חריפה. כשל נשימתי כרוני עשוי להיגרם יותר ממחלות ריאה כרוניות או סרטן. גם לאחר הסרה כירורגית של ריאה (דלקת ריאות) או אונה של הריאה (כריתת לובי), יכול להתפתח אי ספיקת נשימה.
תסמינים, מחלות וסימנים
באי ספיקה חלקית, הלחץ החלקי של חמצן במערכת הדם העורקית יורד. עם זאת, ניתן עדיין לפצות את הלחץ החלקי של הפחמן הדו-חמצני, כך שרק היפוקסמיה אך לא היפר-כריתה מתרחשת. באי ספיקת נשימה עולמית, היפוקסמיה מלווה גם בהיפראקפניה. המשמעות היא שתכולת החמצן בדם מופחתת, אך הלחץ החלקי הפחמן דו חמצני מוגבר.
באי ספיקת נשימה חריפה, הסימפטומים מופיעים לפתע. הנפגעים סובלים מהתקפי קוצר נשימה בתחושת מחנק. התקף האסטמה החריף בשיעול ובנשיפה קשה הוא גם כשל נשימתי זמני. אולם אם נפגעים במרכז הנשימה, אין מחסור בנשימה. במקום זאת, האנשים שנפגעים נעשים מחוסרי הכרה מייד ומתים די מהר ללא טיפול.
אי ספיקת נשימה כרונית נפוצה בהרבה מהצורה החריפה. גם כאן יש קוצר נשימה ושיעול. בגלל המחסור הכרוני בחמצן, החולים כבר אינם יצרניים. ניתן להבחין בשינוי צבע כחול בעור (ציאנוזה). תסמינים כמו אצבעות מקלות תוף או ציפורניים מזכוכית עשויים להופיע עם נדבכים ארוכים.
אבחון ומסלול של מחלה
בתחילת האבחנה נבדקים החולים באופן יסודי. הרס וכלי הקשה של הריאות מתקיימים. נשמעים כאן רעשי נשימה קשים, רעשי רקע או רעשי רעש. ניתן לגלות מרחבי נשימה מלאים או מתים במהלך כלי ההקשה.
שיטות הדמיה כמו רנטגן בחזה או טומוגרפיה ממוחשבת מספקות בהירות נוספת. ניתן לבצע גם דימות תהודה מגנטית או צירוף ריאתי. בעזרת אנדוסקופ ניתן להמחיש את הסמפונות (ברונכוסקופיה) ואת המרחב המדיאסטינאלי (mediastinoscopy).
ניתן לקבוע את ביצועי הריאות בעזרת שיטות אבחון תפקודי הריאה. נהלים חשובים לאבחון בתפקודי ריאות הם ספירומטריה ופלזיסמוגרפיה של הגוף. במעבדה, אי ספיקה חלקית מציגה לחץ חלקי חמצן מתחת ל 75 מ"מ כספית בניתוח גז הדם. באי-ספיקה עולמית, הלחץ החלקי הפחמן הדו-חמצני גם הוא מעל 45 מ"מ. ניתוח גז הדם מתבצע מהדם הנימי לאחר שהוא הוסר מתנוך האוזן.
סיבוכים
אי ספיקת נשימה היא סיבוך קשה של מחלת ריאות או לב, היא מובילה לאספקת מספיק חמצן לגוף ובעיקר למוח. כתוצאה מכך, מתרחשים סיבוכים רציניים ולעיתים קרובות מסכני חיים. קוצר הנשימה החמור יכול להוביל לקויה בתודעה ואף לתרדמת. בתחילה מורגשים הפרעות התודעה במצבי בלבול.
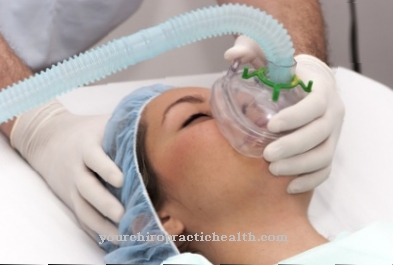
זה יכול גם להוביל לירידה חדה בלחץ הדם. קצב הלב לעתים קרובות נמוך מאוד. בנוסף, לרוב נצפתה רעידה גסה של הידיים (רעד מתנופף). ניתן למנוע סיבוכים אלה רק על ידי נשימה מלאכותית. אי ספיקת נשימה כרונית חשוכת מרפא מכיוון שהיא נגרמת על ידי מחלות ריאה חשוכות מרפא כמו אמפיזמה, COPD או פיברוזיס ריאתי.
בצורה כרונית של המחלה, יש לבצע טיפול ארוך טווח עם אוורור חמצן. אחרת תהיה פגיעה קבועה בתפקוד המוח והלב, מה שעלול להוביל לנזק לטווח הארוך או אפילו למוות. מהלך אי ספיקת הנשימה החריפה יכול להיות בינוני, אך גם חמור מאוד, תלוי בסיבה.
סיבות אפשריות לצורות חריפות חמורות כוללות אלח דם, מחלות לב קשות, דלקת ריאות או דלקת לבלב חריפה. נדרש אוורור מכני למניעת פגיעה קשה בתודעה, כולל תרדמת, הפרעות קצב לב ומוות לבבי פתאומי. אחרת, המחלות הבסיסיות ממלאות תפקיד מרכזי בפרוגנוזה.
מתי כדאי לך ללכת לרופא?
ככלל, מחלה זו צריכה להיות מטופלת תמיד על ידי רופא. בתרחיש הגרוע ביותר, האדם הפגוע יכול למות אם המחלה אינה מטופלת בזמן. ככל שמוכרים מוקדם יותר, כך גדל הסיכוי לריפוי שלם. לאחר מכן על רופא לפתוח אם האדם הנושא סובל מקשיי נשימה חמורים. מתרחש שיעול, וגם החולים נראים עייפים מאוד. האוויר שאתה נושם יכול גם להיות כמו פחמן.
האדם הפגוע יכול גם לאבד את הכרתו לחלוטין כתוצאה מהתסמינים. אם העור הופך לכחול או שהאדם נעשה מחוסר הכרה, יש להתקשר מייד לרופא חירום או לבקר בבית החולים. יש להעניק עזרה ראשונה עד שיגיע רופא החירום. המחלה מטופלת לרוב על ידי רופא מומחה. לא ניתן להבטיח ריפוי מלא.
טיפול וטיפול
אי-ספיקת נשימה ניתנת לטיפול אך ורק בטיפול במחלה הבסיסית. ניתן לתת חמצן כדי לעזור למטופל שנפגע לנשום קל יותר. החולים עשויים להזדקק לאוורור מלאכותי קבוע.
מְנִיעָה
לא ניתן למנוע את כל מחלות הריאות העלולות לגרום לאי ספיקת נשימה. עם זאת, ישנם גורמים הניתנים למניעה שיכולים לתרום להתפתחות מחלות ריאה. הימנעות מגורמים מזיקים אלה יכולה להגן מפני מחלות ריאה. גורם הסיכון העיקרי למחלות ריאה הוא עישון.
יש יותר מ 90 חומרים מזיקים בעשן סיגריות. אלה לא רק מחלישים את מערכת החיסון, הם גם מפחיתים את היכולת של רקמת הריאה לנקות את עצמה. גורם סיכון נוסף למחלות ריאה הוא רדון מקורה. ראדון הוא גז אצילי רדיואקטיבי המופיע באופן טבעי באדמה ובסלעים.
ראדון יכול לחדור לחללי מגורים דרך נזילות בשטח הרצפה של הבית. מבנים ובתים ישנים מבודדים שלא כהלכה ללא צלחת בסיס נמצאים בסיכון במיוחד. אם מפלסי הראדון בבית מוגבהים, יש להחליף את הבידוד.
טִפּוּל עוֹקֵב
לאחר טיפול מוצלח באי ספיקת נשימה, יש חשיבות מהותית להמשיך בטיפול על מנת למנוע את התפרצות המחלה שוב. לכן יש להשתמש בעזרי נשימה המבטיחים ספיגת חמצן ואספקתם גם כאשר התסמינים יורדים. עם זאת, תמיד יש להתאים את אספקת החמצן לתכולת החמצן בדם. למטרה זו יש למדוד אותה באופן קבוע על ידי הרופא.
אם מחלה אחרת הייתה הגורם לאי ספיקת נשימה, יש לטפל בה בהמשך לאחר שכשל הנשימה. בהתאם למחלה שבבסיס, יתכן שיהיה צורך ליטול תרופות מסוימות לכל החיים. יש להתאים באופן ספציפי את הטיפול המשך למחלה הבסיסית ולדון עם הרופא.
אם גידול ריאה היה הגורם לאי ספיקת הנשימה, בדיקות תפקודי ריאות קבועות על ידי המומחה האחראי ובקרות על רמות החמצן בדם נחוצות גם לאחר הטיפול. בנוסף, התפתחות של אי ספיקת נשימה צריכה להיות אות אזהרה, במיוחד עבור מעשנים.
לצורך מעקב, הכרחי לחלוטין להימנע מעישון בכל הנסיבות, מכיוון שהדבר מחמיר לצמיתות את תפקוד הריאות ואת ספיגת החמצן בדם, אך גם את זרימת הדם. בנוסף, ספורט ופעילות גופנית יכולים לשפר את תפקודי הריאות ואת זרימת הדם ומומלצים מאוד לטיפול במעקב, כמו גם ירידה במשקל בחולים עם עודף משקל.
אתה יכול לעשות זאת בעצמך
ללא קשר לגורם לאי ספיקת הנשימה, על המטופלים להקפיד על המלצות הרופא. משמעות הדבר היא כי התרופות נלקחות על פי התוכנית. אם בעיות הנשימה מחמירות, יש להגיע למינוי הרופא הבא. עם חיסון נגד שפעת, מי שנפגעים יכולים להגן על עצמם מפני תלונות נוספות.
זה גם הגיוני לנקוט באמצעי בטיחות מסוימים למצבים יומיומיים ברכב ובנסיעות. זה מונע התקפי חרדה אפילו בנסיעות ארוכות. מעשנים הסובלים מאי ספיקת נשימה בהחלט צריכים להיגמל, מכיוון שניקוטין מחמיר את התסמינים. אם כאבי ראש מתרחשים ללא הרף כתוצאה מקוצר נשימה או יכולת הריכוז פוחתת, הגיוני להעריך נכון את התלונות שלך ולהבהיר אותן בפגישה הבאה לרופא. לעתים קרובות כשל הנשימה קשור למחלה אחרת. זו הסיבה שניתן לטפל בהצלחה יחד עם הגורם.
צריכה נכונה של התרופות שנקבעו תפחית את הסימפטומים. במקרה של התקף חריף, תרגילי נשימה עדינים עשויים לסייע במאבק בפאניקה הגואה. אם זה לא עובד, יש לתת אוורור מלאכותי במהירות האפשרית. מערכות חמצן נוזלי הובלות זמינות לקשיי נשימה כרוניים ארוכי טווח, אשר המטופלים צריכים תמיד להיות איתם.


.jpg)
.jpg)
.jpg)









.jpg)
.jpg)