מחלת גושה היא אחת ממחלות אחסון השומנים השכיחות ביותר וניתן לייחס אותה למחסור גנטי של האנזים גלוקוצרברוסידאז. בחלק גדול מהמקרים ניתן לטפל במחלה כחלק מטיפול בתחליפי האנזים, מה שגורם לנסיגה של התסמינים האופייניים למחלת גושה.
מהי מחלת גושה?
.jpg)
© designua - stock.adobe.com
כפי ש מחלת גושה (תסמונת גושה) היא הפרעה גנטית של חילוף החומרים השומני שנגרם כתוצאה ממחסור באנזים גלוקוצרברוסידאז. כתוצאה מהתמוטטות הנגרמת כתוצאה מכך, מצטבר יותר גלוקוצרברוזיד באורגניזם, במיוחד בתאים הרשתיים (פיברובלסטים ברקמת החיבור), מה שמוביל להגדלה של האיברים הנגועים.
מחלת גושה מובחנת לשלוש צורות, אשר נבדלות זו מזו מבחינת הסימפטומים והמהלך. הצורה הוויזראלית או הלא נוירונופתית מאופיינת בעיקר בליקויים אורגניים כמו הגדלת הכבד והטחול (hepatosplenomegaly), אנמיה (אנמיה), הפרעות בעצמות ובמפרקים והפרעות קרישה.
בנוכחות מחלת גושה נוירונופתית חריפה, הנפגעים מראים גם נזק למערכת העצבים. בצורה זו של המחלה יש מסלול קשה ומתקדם מאוד והיא מובילה למוות בשנים הראשונות לחיים. הצורה הנוירונופתית הכרונית מאופיינת במסלול מתקדם מעט עם ביטוי בשנים מאוחרות יותר של החיים.
סיבות
מחלת גושה הוא חסר תורשתי אוטוזומלי ברססיבי של האנזים גלוקוצרברוסידאז, שאפשר לייחס אותו לשינויים מוטטיביים באיפור הגנטי. Glucocerebrosidase הוא אנזים המסייע בפירוק הגלוקוזרברוזיד, מרכיב של שומן המיוצר כאשר תאי דם משמשים מתפרקים.
התאים של אנשים הסובלים ממחלת גושה אינם מסוגלים לייצר אנזים זה בכמויות מספיקות או לייצר גלוקוצרברוסידאז באיכות מופחתת. כתוצאה מכך יש הצטברות של גלוקוצרברוזיד במקרופאגים (פגוציטים).
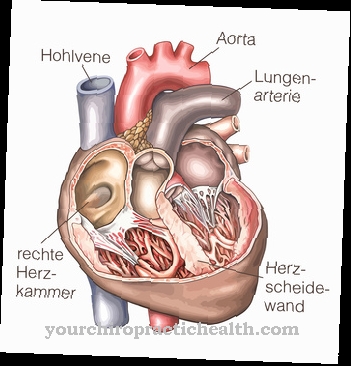
המקרופאגים נאספים עם הגלוקוצרברוזיד הבלתי מעוכל בעיקר בטחול, הכבד ומח העצם וגורמים להגדלת האיברים האופיינית למחלת גושה, שמגביל את תפקוד האיברים הפגועים.
תסמינים, מחלות וסימנים
מחלת גושה יכולה להגיע בשלוש צורות שונות, שלכל אחת מהן סימפטומים שונים. הצורה הקלה ביותר של המחלה היא מסוג I עם קורס שאינו נוירונופתי. סוג II מאפיין את הצורה הנוירונופתית החריפה, ואילו סוג III של המחלה הוא הצורה הנוירונופתית הכרונית. במחלה של גושה סוג I, הסימפטומים הראשונים מופיעים בדרך כלל רק בבגרות. בניגוד לצורות המחלה האחרות, אין כאן תלונות נוירולוגיות.
עם זאת, האיברים הפנימיים מושפעים. הטחול בפרט מגדיל וגורם לתלונות כגון בטן מוגדלת, אי נוחות בבטן העליונה ותחושת שובע מתמדת. במקביל, תאי הדם מתפרקים מהר יותר והיווצרות הדם במח העצם מונעת.
זה מוביל לגידול באנמיה, המתבטאת בעייפות ותשישות. מערכת החיסון נחלשת בגלל היעדר תאי דם לבנים. קרישת הדם מופחתת גם מכיוון שמעט מדי טסיות הדם נוצרות. בנוסף, קיימת עיוות בעצמות, שברים בעצמות מוגברים וזיהומים תכופים.
כאבי עצם, כאבי פרקים כרוניים והפרעות במחזור הדם הם גם תסמינים אפשריים בצורה לא נוירונופתית. בתסמונת גאוכרס מסוג II המחלה מתחילה אצל תינוקות עם תסמינים חמורים הניתנים לייחוס לתהליכי פירוק עצבים.
הגדלת נזק מוחי מובילה לקשיי בליעה והתקפים קשים. המוות מתרחש תוך שנתיים. בצורה הנוירונופתית הכרונית מתרחשים תהליכי פירוק עצבים איטי עם התמוטטות נפשית מתקדמת, הפרעות בתנועה, בעיות התנהגות והגדלת ההתקפים.
אבחון וקורס
האבחנה של מחלת גושה מבוסס על התסמינים האופייניים למחלה, כמו הרחבת הטחול והכבד (hepatosplenomegaly), כאבי עצמות ומפרקים, שברים ספונטניים, ירידה בטונוס השרירים, אנמיה, סימני עייפות, התקפים ושינויים בפונדוס (כתמים לבנים).
האבחנה מאושרת על ידי בדיקת דם ובדיקת אנזים בה נקבעת פעילות האנזים בלוקוציטים או פיברובלסטים. אם נמצאים עלייה בפוספטאז ובריכוז הגלוקוצרברוסידאז מופחת בדם וניתן לאתר תאי גושה במח העצם, האבחנה נחשבת לאישור.
אם מתחילים טיפול בזמן טוב, ניתן לצפות שהצורה הנוירונופתית הנגרמת והכרונית של מחלת גושה תאט את מהלך התקדמות המחלה ותקלה על התסמינים ברוב המקרים. לעומת זאת, הצורה הנוירונופתית החריפה היא בעלת התקדמות חזקה ואלה שנפגעים מצורה זו של מחלת גושה מתים לעתים קרובות בגיל הרך.
סיבוכים
בראש ובראשונה מחלת גושה מביאה להגדלה חזקה של הטחול. זה יכול להוביל גם לכאב, שיכול להפחית באופן משמעותי את איכות חיי המטופל. ברוב המקרים, חולים גם בטן מוגדלת וכאבים בבטן.
בנוסף לכאב, ישנו גם אובדן תיאבון, מה שעלול להוביל עוד יותר לתת תזונה או למחסור בחומרים מזינים. האנמיה גם גורמת למטופל לחוש תשוש ועייף. איכות החיים מופחתת משמעותית על ידי מחלת גושה. כאבים במפרקים או בהתקפים יכולים להופיע גם ולהקשות על חיי היומיום עבור האדם הנוגע בדבר.
אין זה נדיר שילדים צעירים במיוחד ימותו מהתסמינים של מחלה זו, מה שעלול להוביל לתלונות פסיכולוגיות או דיכאון אצל ההורים וקרובי המשפחה. טיפול במחלה זו יכול להתבצע בעזרת חליטות ותרופות אחרות.
לרוב אין סיבוכים. עם זאת, לא ניתן להגביל לחלוטין את מחלת גושה, כך שברוב המקרים החולים תלויים בטיפול לכל החיים. האם יש ירידה בתוחלת החיים תלויה רבות בטיפול ובחומרת המחלה.
מתי כדאי לך ללכת לרופא?
במקרה של מחלת אחסון שומן תורשתי מחלת גושה, על הנפגעים לצפות כי פגם אנזים זה לעיתים רחוקות יוגדר לאבחון שגוי מספר פעמים. נכון לעכשיו רק כ -2,000 חולים רשומים בגרמניה. לפיכך, כל ביקור אצל הרופא שהופך הכרחי עקב מום גנטי זה הוא תחילה בעייתי. העובדה שהתסמינים שונים זה לזה עבור כל אדם קשה.
אנשים שנפגעים ממחלת גושה לרוב חולים בילדותם. יש אנשים שכמעט ואינם סובלים מתסמינים. כתוצאה מכך אינך מבקר אצל רופא. במקרה של תלונה רעועה עקב פגם האנזים, יש לפנות לרופא מומחה. יש מספיק בדיקות ורשימות תסמינים באינטרנט בכדי להעיר לרופא אם אתה חושד במחלת גושה. רמז זה הוא ככל הנראה הטריגר לבדיקת דם.
אין תרופה למחלת גושה. עם זאת, ניתן לטפל בו בקלות באמצעות טיפול תחליפי אנזים או טיפול בהפחתת מצע. לכן, לאחר האבחנה, הנפגעים נאלצים להגיע מספר פעמים למרכז גושה ייעודי כדי להתחיל טיפול מתאים. בנוסף, בדיקות סדירות נחוצות כל שלושה עד שישה חודשים.
יש לבצע את הבדיקות הנדרשות במרכז קליני של גושה. טיפול בתחליפי אנזים מתחיל גם כאן כטיפול עירוי. רופא המשפחה יכול להשתלט על טיפול נוסף בהמשך.
טיפול וטיפול
בְּ מחלת גושה בעיקרון ישנן שתי צורות טיפול זמינות: טיפול בהחלפת אנזים (טיפול בהחלפת אנזים - EET) וטיפול בהפחתת מצע. מכיוון שמחלת גושה נגרמת כתוצאה ממחסור באנזים, הטיפול מתמקד בביטול חסר זה בעזרת טיפול בתחליפי אנזים.
גלוקוזרברוסידאז (מהונדס גנטית) מהונדס גנטית מוזרק לווריד. מכיוון שלמצע האנזים המותאם אורך חיי מחצית זמן ארוך יחסית, מספיקים חליטות של שבועיים. המצע נלקח על ידי מקרופאגים ובכך יכול לזרז את התמוטטות הגלוקוזרברוזיד. טיפול בהחלפת אנזים הוא הטיפול הסטנדרטי לצורות הנוירונופתיות והלא כרוניות של מחלת גושה ומביא לשיפור הדרגתי בתסמינים האופייניים למחלת גושה.
בנוסף, במקרה של מסלול קל של מחלת גושה, נוקטת גישה טיפולית בה הצטברות חלקית של הצטברות הגלוקוצירוסיד על ידי החומר הפעיל המופעל דרך הפה מיגלוסטט (טיפול להפחתת מצע). בשל תופעות לוואי קשות, תרופה זו משמשת רק לאנשים הסובלים ממחלת גושה שעבורם אין כל טיפול בתחליפי אנזים.
בנוסף, ניתן לנקוט באמצעים נלווים להפחתה או ביטול התסמינים המתאימים. לדוגמה, אם העצמות נפגעות קשה, יתכן שיהיה צורך באמצעים אורטופדיים נוספים, כולל החלפת מפרקים.
תחזית ותחזית
ללא טיפול, כל סוגי מחלות הגושה מראים מסלול מתקדם לאט. במהלך הטיפול הפרוגנוזה תלויה בסוג המחלה הקיימת. בדרך כלל ניתן לטפל היטב בסוג I של מחלת גושה באמצעות טיפול מוקדם ומועד. איכות החיים כאן נפגעת בעיקר כתוצאה משינויי העצם והמפרק. הפרעות גדילה ומשברי עצם הם לרוב מוקד הילדות. יש אנשים הזקוקים לכיסא גלגלים לאחר שברים ונמק של ראש הירך.
במקרה של מחלת גושה סוג II (צורה נוירונופתית חריפה), לעומת זאת, הפרוגנוזה היא גרועה בגלל מעורבות בולטת של מערכת העצבים. למרות הטיפול, רוב הילדים שנפגעו נפטרים בשנתיים הראשונות לחיים. מחלת גושה מסוג III (צורה נוירונופתית כרונית) ניתנת לטיפול, אך יכולה להיות קשורה בליקויים נפשיים בולטים ובתוחלת חיים מופחתת. עם זאת, אין מספיק נתונים ממחקרים קליניים לסוג זה כך שלא ניתן יהיה לבצע הערכה סופית.
כל הסובלים ממחלת גושה נמצאים בסיכון מוגבר לסיבוכים בדימום ולקרע בטחול במהלך כל המחלה. ניתן להשיג תרופה סופית רק באמצעות טיפול גנטי. טיפול גנטי עוברי לסוג II בוצע בהצלחה על ידי חוקרים בריטים, לפחות על עכברים. טרם ניתן לומר האם ומתי ניתן יהיה לקבל טיפול כזה לסובלים ממחלת גושה.
מְנִיעָה
שם מחלת גושה היא מחלת אגירת שומנים גנטית, לא ניתן למנוע אותה ישירות. עם זאת, ניתן להשתמש בבדיקה הטרוזיגית ואבחון טרום לידתי במהלך ההיריון כדי לקבוע אם הילד יושפע ממחלת גושה.
טִפּוּל עוֹקֵב
כמחלה גנטית, מחלתו של גושה עדיין חשוכת מרפא כיום. הנפגעים תלויים בנטילת תרופות לכל החיים. לאחר שאובחנו מטופלים ומוכנים לטיפול, נדרש מעקב קבוע לפיקוח על הצלחת הטיפול. ככלל הרופא קורא למי שנפגע לקחת דגימת דם אחת לרבעון בכדי לבדוק את הערכים החשובים ביותר.
תלוי בחומרת המחלה ובמהלך דרכה, נדרשים גם בדיקות יסודיות במרכז מיומנויות גושה המתמחה בכל שישה עד שתים עשרה חודשים. בהתאם לסוג המחלה ולשלב שלה, המחלה עלולה להוביל להפרעות חמורות בכאבים ותנועות ותסמינים של שיתוק. מומחים מייעצים לנהל יומן כאב ולהתחיל בטיפול בכאב על מנת לשמר במידה רבה את איכות החיים.
בנוסף, תרגילים הניתנים לשילוב בקלות בחיי היומיום עוזרים לשפר ולשמור על הניידות. באופן עקרוני, תזונה בריאה ומאוזנת מומלצת מאוד גם לתסמונת גושה. יש צורך מוגבר בסידן וברזל.
לכן מוצרי חלב ושיבולת שועל, עדשים או ברוקולי הם חלק חשוב בתפריט. אם אתה מרגיש טוב, פעילות גופנית קבועה היא גם שימושית. עם זאת, על הנפגעים להימנע מספורט מגע, מכיוון שלמחלה זו יש סיכון מוגבר לטחול קרוע.
אתה יכול לעשות זאת בעצמך
חולי גושה יכולים לעשות הרבה בעצמם כדי לשפר את איכות חייהם. התמודדות פעילה עם מחלה וטיפול באחריות עצמית במחלה מחזקים את הביטחון העצמי. מי שנפגע לא נכנס לספירלה דיכאונית כלפי מטה שבמהירות. חשוב קודם כל לקבל את המחלה. למרוד, לעומת זאת, רק עולה כוח מיותר.
רצוי גם לחקור כמה שיותר מידע על התמונה הקלינית. ככל שיש יותר ידע, כך הפחד וחוסר הביטחון הופכים פחות. ניתן לדון בשאלות פתוחות עם הרופא המהימן. רצוי גם לבקר בקבוצת עזרה עצמית. בתמורה לחולים אחרים, הנפגעים מרגישים מובנים וכבר לא כל כך בודדים. רצוי גם לפנות לעזרה פסיכותרפיסטית.
בדרך כלל מומלץ לבצע תזונה בריאה ומאוזנת. חולי גושה יכולים ליהנות מכך באופן מיוחד. סידן מחזק את השרירים והעצמות. ברזל עוזר נגד אנמיה. מזונות טבעיים כמו מוצרי חלב ודגנים מלאים, דגים, תרד, אגוזים וקטניות מכילים פעמים רבות את החומרים המזינים הדרושים. בנוסף, ניתן ליטול תוספי תזונה כדי לענות על צרכים יומיומיים. כמובן שרק לאחר התייעצות עם רופא.
פעילות גופנית יכולה גם להיות השפעה חיובית על הבריאות. קל לעשות את רוב הספורט. כדי להיות בצד הבטוח, יש לפנות לרופא המטפל.

.jpg)
.jpg)
.jpg)

.jpg)


.jpg)





.jpg)